Il s’agit d’un homme, âgé de 35 ans, qui a comme principal antécédent une maladie de Fabry familiale avec un variant pathogène du gène GLA avec une activité de l'α-galactosidase A effondrée. Il avait comme manifestations de la maladie des acroparesthésies, des angiokératomes, un phénomène de Raynaud et un lymphœdème modéré des membres inférieurs. Le reste de l’examen clinique était normal. Il n’avait pas d’insuffisance rénale ; l’échographie cardiaque montrait une hypertrophie myocardique modérée avec une fraction d’éjection conservée. Il n’avait pas de cornée verticillée. Il était traité par agalsidase bêta au long cours. Il signalait des lésions des pulpes des doigts, asymptomatiques, anciennes, sans pouvoir les dater avec précision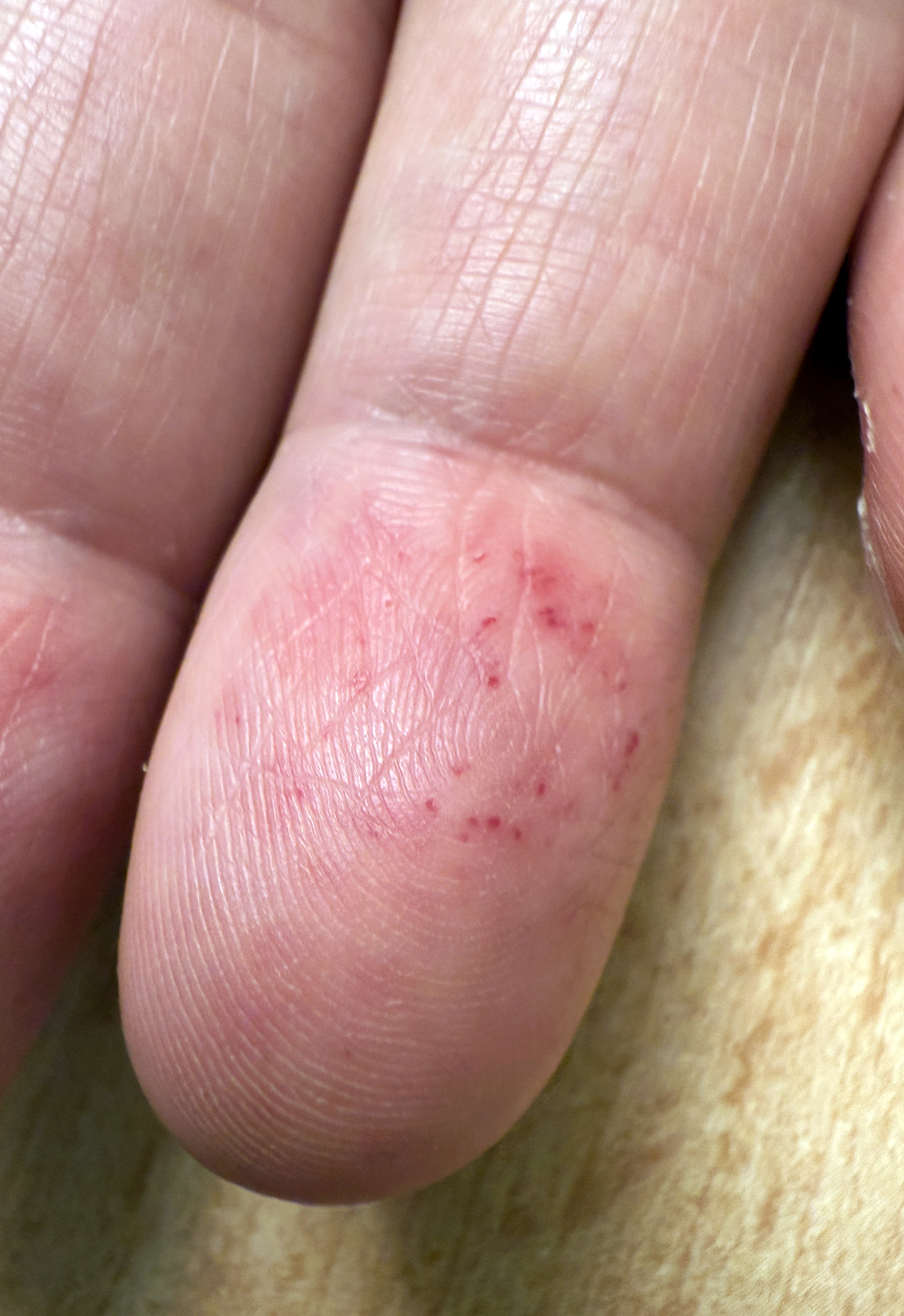
.
Vous pouvez retrouver les diaporamas de la journée
Attente des jeunes internistes
Formation 3ème cycle, patient partenaire, statut HU
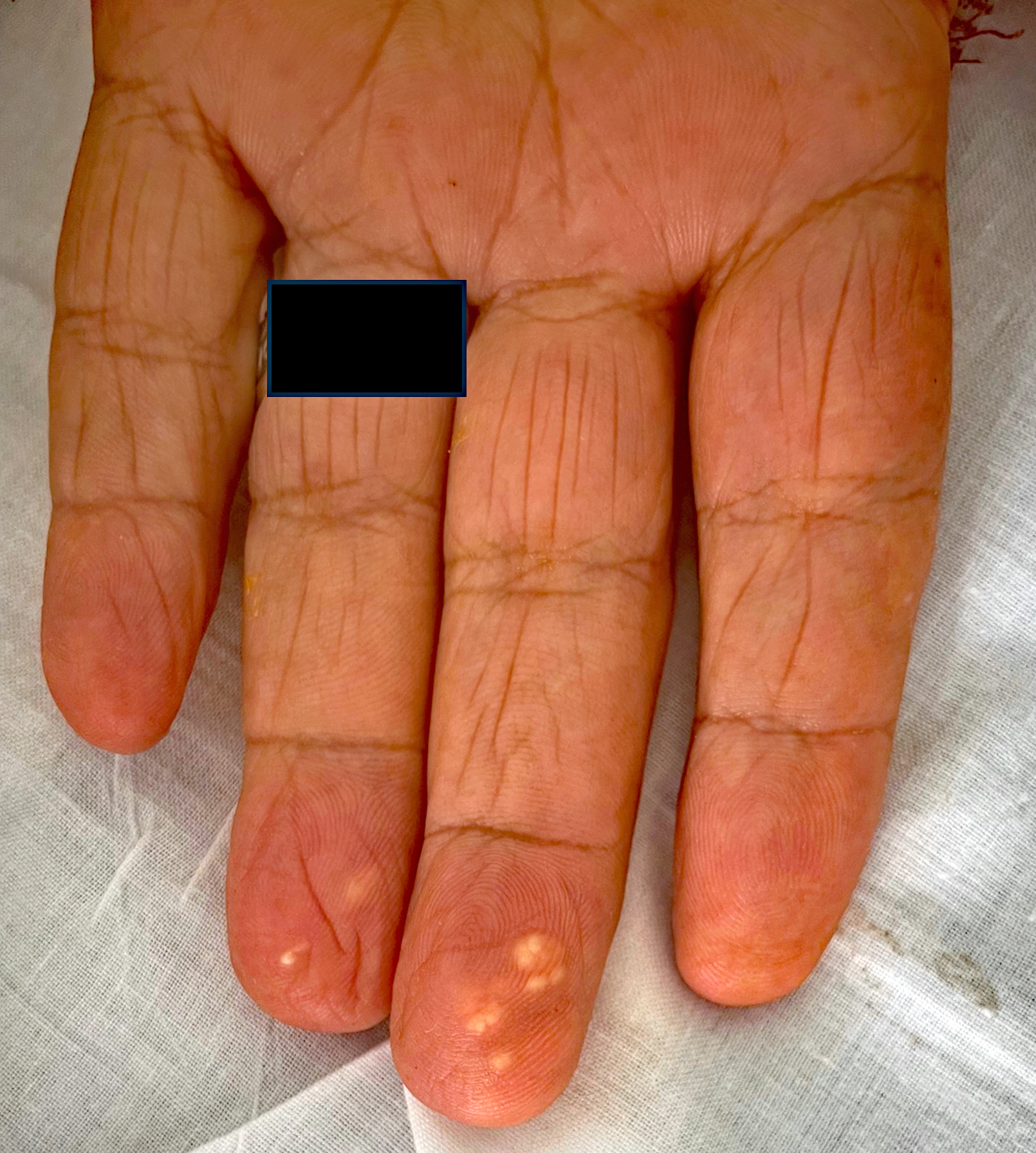
Un homme âgé de 78 ans était admis dans le service de médecine interne à la suite de son passage aux urgences pour une suspicion d’arthrite du genou gauche. Les antécédents notables étaient un diabète de type 2, une hypertension artérielle, une fibrillation atriale et de l’arthrose fémoro-patellaire. Le patient rapportait des douleurs et une impotence fonctionnelle des deux genoux de survenue brutale, plus marquée à gauche. La température était à 36,5°C, la tension artérielle 106/70 mmHg et la fréquence cardiaque à 70 /min. L’examen clinique retrouvait deux genoux inflammatoires avec épanchement, plus marqué à gauche. L’examen cardiaque, pulmonaire, et digestif était normal. L’examen des pulpes des doigts retrouvait des nodules blancs-jaunes sous cutanés sur certains doigts. Le bilan biologique montrait un important syndrome inflammatoire biologique avec une leucocytose à 13,47 G/L, une polynucléose à 9,58 G/L, une protéine C réactive supérieure à 350 mg/L. La créatininémie était à 140 micromol/L avec clairance évaluée sur le CKD-EPI à 38 mL/min, glycémie à 1,72 g/L, bilan hépatique normal et taux d’acide urique à 711 micromol/L. Des hémocultures et une ponction du liquide articulaire du genou gauche étaient réalisées.
Un essai thérapeutique sur les PID sévères immunomédiées (induites par les inhibiteurs de checkpoint) est réflexion au sein du réseau Orphalung. Nous souhaitons recenser l'activité des centres sur cette thématique et leur souhait potentiel de participer.
Questionnaire en ligne
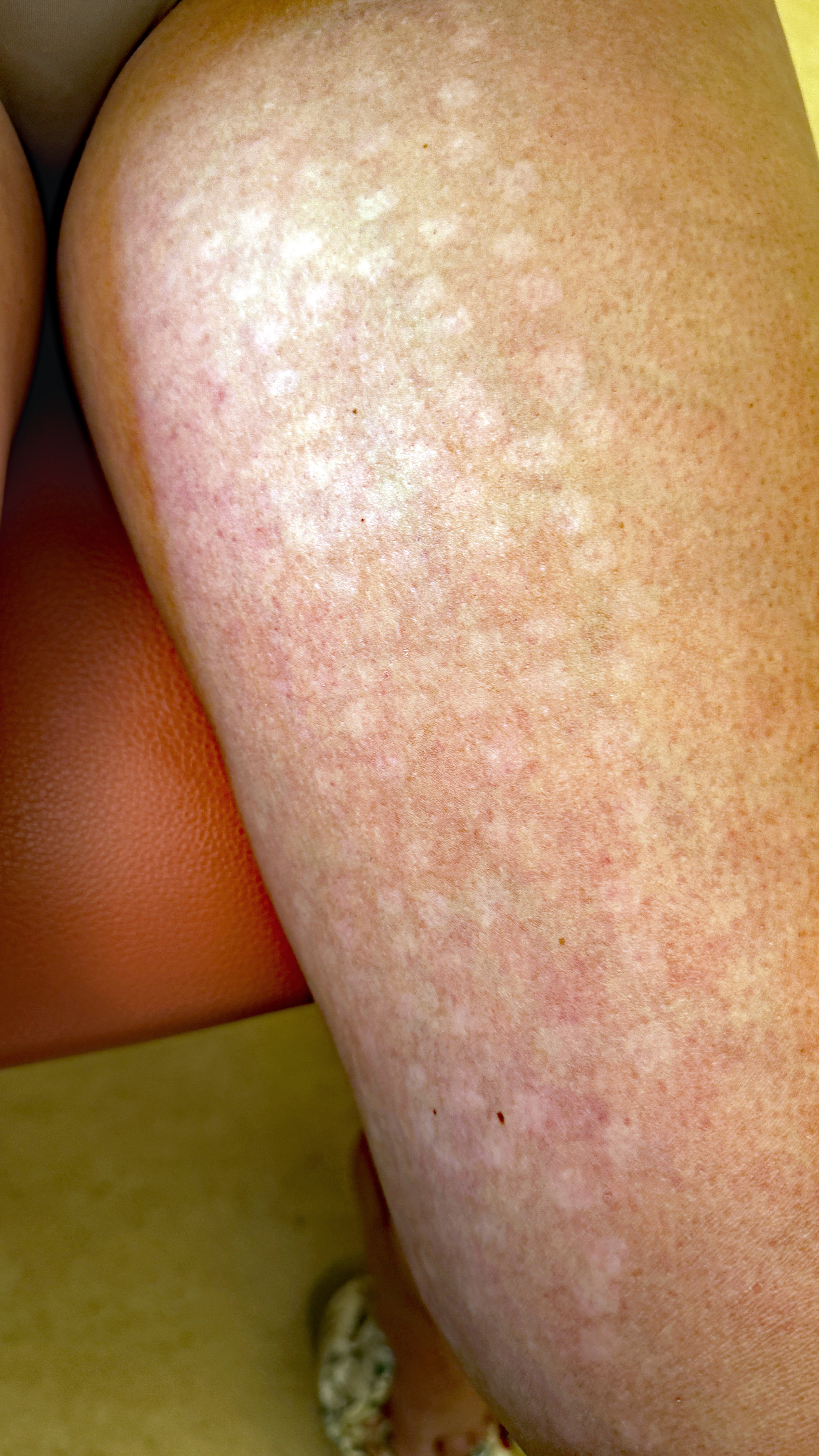
Une femme, âgée de 35 ans, avait comme principaux antécédents un lupus cutanéo-articulaire depuis 8 ans, bien contrôlé par hydroxychloquine, et un lymphœdème primaire des membres inférieurs touchant exclusivement les pieds et les chevilles et nécessitant le port de compression élastique sous forme de chaussettes de classe 3. Lors d’un examen clinique de suivi, il était retrouvé des lésions dépigmentées des faces internes des deux cuisses, plus nettes à gauches, indolores et présentes depuis au moins 3 ans. Ces lésions n’évoluaient pas et l’exposition solaire modérée ne semblait pas les améliorer. A l’examen clinique, les lésions étaient assez semblables et grossièrement rondes, non infiltrées ni squameuses. En dehors du lymphœdème connu des pieds, le reste de l’examen clinique était normal.